- В корзине нет товаров
Бронхиальная астма: причины, диагностика и лечение

Опубликовано: 11.02.2025Обновлено: 11.02.2025
Бронхиальная астма затрагивает 4-10% населения всего мира. Может развиться в любом возрасте, но чаще начинается в детстве.
Это заболевание невозможно полностью вылечить, но при грамотно подобранной терапии есть возможность избавиться от всех симптомов.
В этой статье мы подробно разберем основные причины развития и классификацию бронхиальной астмы, диагностику, лечение и способы профилактики.
Что такое астма, причины развития
Бронхиальная астма (БА) — хроническая патология дыхательных путей. Яркие признаки: одышка, кашель, заложенность в груди. Причина — изменения в бронхах. Они воспаляются и сужаются.
Ключевые особенности БА:
- воспаление бронхов носит неинфекционный характер;
- при контакте с раздражителем организм дает ответную реакцию (слизь и бронхоспазм).
По данным ВОЗ в мире более 339 млн людей страдают от этого недуга. Также отмечается рост детской заболеваемости в возрасте 6-7 лет.
Болезнь может причинять ощутимый дискомфорт, но при правильном подходе к лечению и контролю заболевания, у пациента появляется шанс вести обычный образ жизни.
Давайте разберемся, почему возникает бронхиальная астма и какие факторы могут спровоцировать ее развитие.
Воздействие аллергенов
Регулярный контакт с аллергенами — одна из самых частых причин развития БА. Это вещества, которые вызывают атипичную реакцию иммунной системы. У людей, склонных к аллергии, при вдыхании таких частиц возникает воспаление в бронхах. Они сужаются, затрудняется дыхание.
Какие аллергены чаще всего провоцируют бронхиальную астму:
- пыльца цветущих растений,
- шерсть,
- домашняя пыль,
- плесень,
- некоторые продукты питания.
Например, у человека, чувствительного к пыльце березы, приступы БА могут возникать в весенний период, когда концентрация этого аллергена в воздухе максимальная. Именно поэтому рекомендуется обеспечить дополнительную защиту от раздражителей. Например, в квартире можно установить бризер. При помощи этого девайса вы сможете регулярно проветривать помещение без сквозняков, не переживая, что внутрь попадет пыльца растений, уличная пыль и выхлопы от машин. Бризер улавливает разные категории загрязнителей и нейтрализует их. Некоторые модели также уничтожают вирусы и бактерии.
Воздействию аллергенов особенно подвержены дети. Ряд исследований показал, что при регулярном контакте с пылевым клещом, перхотью кошек (собак) и плесенью, у ребенка до 3 лет может развиться сенсибилизация (повышенная чувствительность) к этим раздражителям.
Если вы заметили, что симптомы появляются в определенных условиях (например, после уборки дома или контакта с животными), то это повод задуматься о возможной аллергической природе бронхиальной астмы. Обратитесь к врачу для диагностики и получения лечения.
Вредные условия труда
Некоторые профессии связаны с постоянным вдыханием раздражающих веществ: минеральной пыли, вредных газов и испарений, формальдегида, металлов, клеев, латекса и т. д.
В зону риска попадают специалисты из следующих профессий:
- работники строительной отрасли,
- парикмахеры,
- сотрудники химических производств,
- маляры,
- пекари,
- сварщики и др.
Регулярное воздействие раздражителей повреждает слизистую оболочку бронхов, вызывая хроническое воспаление. Со временем это может привести к гиперреактивности бронхов — состоянию, при котором они слишком остро реагируют на любые раздражители, даже на холодный воздух или физическую нагрузку.
Генетика
При исследовании причин развития БА особое внимание уделяется наследственному фактору. В медицинской практике известно немало случаев, когда бронхиальная астма передавалась ребенку от больной матери или же ситуации, когда эта патология встречается сразу у нескольких поколений одной семьи.
Если один из родителей страдает бронхиальной астмой, вероятность ее появления у ребенка составляет 20-30%. Если же этот недуг есть у отца и у матери одновременно, то шансы его передачи детям существенно возрастают — до 75%.
Однако генетическая предрасположенность — это еще не приговор. Даже если в вашей семье есть случаи астмы, это не означает, что заболевание обязательно проявится. Многое зависит от образа жизни, окружающей среды и своевременного обращения к врачу при первых симптомах.
Другие провоцирующие факторы
Есть и другие факторы, которые могут спровоцировать развитие патологии. К ним относятся:
- курение. Табачный дым содержит множество токсичных веществ, которые раздражают дыхательные пути и повышают риск бронхиальной астмы.
- плохая экология. Жители крупных городов часто сталкиваются с повышенным уровнем выхлопных газов, промышленных выбросов и других загрязнителей, которые могут негативно влиять на состояние дыхательной системы.
- лишний вес. Давно доказано, что у людей с ожирением шансы заболеть БА выше на 52%, чем у человека с нормальной массой тела.
- прием отдельных препаратов. Например, у некоторых людей появление признаков БА провоцирует прием НПВП (нестероидные противовоспалительные лекарства).
- физическая активность. В этом случае речь идет об БА физического усилия. Приступ развивается после окончания нагрузки (примерно через 5-10 минут).
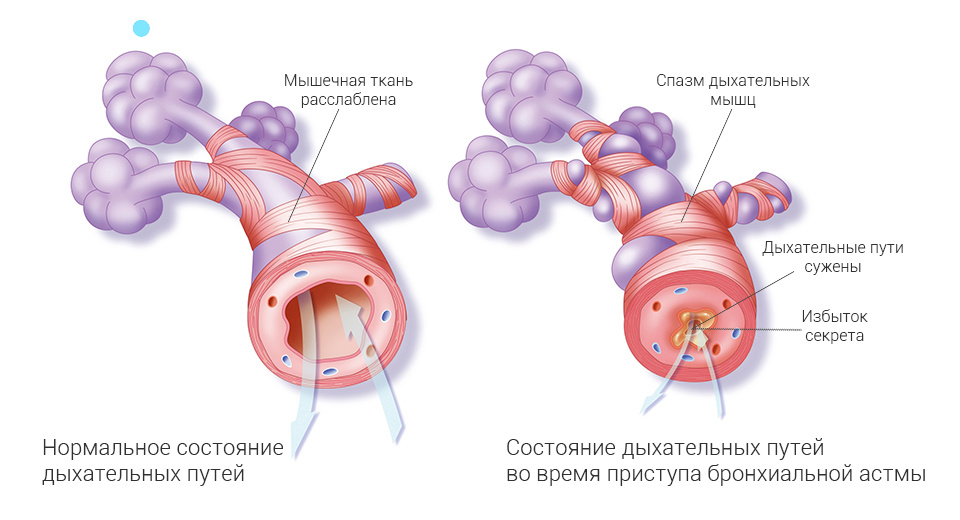
Классификация БА
В зависимости от причин и механизмов развития, БА можно разделить на несколько типов. Основные из них — аллергическая и неаллергическая. Давайте разберем подробнее каждый вид из этой классификации.
Аллергическая (атопическая)
Это самый распространенный тип БА, который чаще начинается в детском или подростковом возрасте. Основная причина — повышенная чувствительность организма к определенным аллергенам (пыльца растений, шерсть животных, пылевые клещи, и т. д.). Часто это связано с генетической предрасположенностью.
Неаллергическая
Эта разновидность бронхиальной астмы не связана с аллергическими реакциями. Она чаще развивается у взрослых людей под воздействием внешних факторов:
- инфекции дыхательных путей,
- контакт с раздражителями (дым, резкие запахи, химические вещества, холодный воздух),
- гормональные изменения,
- физическая нагрузка,
- стресс или сильные эмоции.
Сопутствующие болезни: может сочетаться с хроническим бронхитом, синуситами или ожирением.
Стадии развития болезни
В зависимости от частоты приступов, их интенсивности и влияния на качество жизни, астма имеет 4 ступени.
Интермиттирующая
Это самая легкая форма заболевания. Симптомы возникают редко, обычно не чаще 1 раза в неделю, а ночные приступы случаются реже 2 раз в месяц. В периоды между приступами человек чувствует себя хорошо, дыхание остается нормальным.
При регулярном контроле и избегании триггеров интермиттирующая астма может не прогрессировать. Однако важно регулярно наблюдаться у врача, чтобы не пропустить ухудшение состояния.
Легкая персистирующая
На этой стадии симптомы возникают чаще, чем при самой легкой форме (более 2 раз в неделю), но не ежедневно. Ночные приступы могут случаться 2–4 раза в месяц. Болезнь начинает влиять на качество жизни, но функция легких все еще остается близкой к норме.
При своевременном лечении и соблюдении рекомендаций врача такая форма БА хорошо контролируется. Однако без терапии заболевание может прогрессировать до более тяжелых стадий.
Персистирующая средней тяжести
Пациент плохо себя чувствует ежедневно, а ночные приступы случаются чаще 1 раза в неделю. Качество жизни значительно ухудшается, появляется бессонница, пациент вынужден ограничить физическую активность из-за одышки и кашля. Функция легких снижается, что подтверждается спирометрией (показатели ОФВ1 или ПСВ падают до 60-80% от нормы).
При правильном лечении можно достичь контроля болезни, но требуется постоянная терапия.
Персистирующая тяжелая
Это самая тяжелая форма. Симптомы присутствуют постоянно, учащаются ночные приступы. Физическая активность сильно ограничена. ОФВ1 или ПСВ опускаются до 60% от нормального значения.
Тяжелая астма может приводить к частым обострениям, которые требуют госпитализации. Такое состояние требует постоянного контроля и лечения. Даже при правильной терапии полностью избавиться от проявлений болезни сложно, но можно уменьшить их интенсивность.
Какие могут быть осложнения
Без своевременной диагностики и правильного лечения бронхиальная астма может дать много серьезных осложнений:
- Развитие ХОБЛ (обструктивной болезни легких) — при таком состоянии происходит необратимое сужение бронхов и повреждение легочной ткани. В отличие от бронхиальной астмы, при ХОБЛ обструкция (сужение бронхов) становится постоянной, а симптомы — более выраженными.
- Хроническое легочное сердце — из-за высокого давления в легочных сосудах растет нагрузка на сердце.
- Пневмоторакс — воздух попадает в плевральную полость (пространство между легкими и грудной стенкой), вызывая спадение легкого. У пациентов с астмой это может произойти из-за сильного кашля или чрезмерного напряжения во время приступа.
- Эмфизема легких — разрушение стенок альвеол. Это приводит к снижению эластичности легких и нарушению газообмена.
- Дыхательная недостаточность — легкие не могут обеспечить достаточное насыщение крови кислородом.
- Астматический статус — самое опасное осложнение, представляющее угрозу для жизни. Характеризуется тяжелым, затяжным приступом удушья, который не купируется обычными препаратами. Астматический статус требует немедленной медицинской помощи.
- Неврологические расстройства — астма может негативно влиять на психическое здоровье. Такие пациенты часто испытывают тревогу, депрессию или страх перед новыми приступами.
Методы диагностики бронхиальной астмы
Диагностика БА — это многоэтапный процесс, который включает сбор анамнеза, физикальное обследование, инструментальные и лабораторные методы исследования. Если вы заметили у себя похожие симптомы, то следует обратиться к врачу-пульмонологу. Также может потребоваться участие аллерголога.
Сбор анамнеза
Постановка диагноза БА начинается со сбора клинической картины. На что врач обращает внимание:
- жалобы пациента (одышка, удушье, приступы сухого кашля и т.д.),
- наличие повторяющихся эпизодов симптомов,
- сезонность обострений (например, весной или осенью при аллергической бронхиальной астме),
- присутствие провоцирующих факторов (аллергены, холодный воздух, физическая нагрузка, стресс, инфекции),
- БА у близких родственников пациента,
- наличие аллергического ринита, атопического дерматита, пищевой аллергии.
Также пульмонолог обычно использует следующие физикальные методы обследования: аускультация легких (выслушивание сухих свистящих хрипов на выдохе и ослабление дыхания при тяжелом приступе), внешний осмотр (бочкообразная грудная клетка, синюшность кожи при тяжелой гипоксии).
После постановки предположительного диагноза назначаются дополнительные обследования.
Инструментальные методы диагностики
При диагностике БА ведущая роль отводится таким видам обследований:
- Спирометрия — позволяет оценить объем и скорость движения воздуха в легких при вдохе и выдохе. Это один из ключевых инструментальных методов выявления заболеваний дыхательной системы (бронхиальной астмы, ХОБЛ, фиброза легких и др.). Перед процедурой пациенту делают пробу с бронхолитиком. Это необходимо для более точной диагностики возвратимости бронхиальной констрикции.
- Пикфлоуметрия — измерение пиковой скорости выдоха (ПСВ). Позволяет оценить вариабельность показателей в течение суток (утром и вечером). Обследование выполняется при помощи специального аппарата — пикфлоуметра.
- Бронхопровокационные тесты — проводятся для выявления гиперреактивности бронхов с использованием биологически активных веществ (например, метахолином, гистамином и физической нагрузкой). При снижении ОФВ1 на 20% (от начальной цифры) тест считается положительным.
Лабораторные анализы
При появлении подозрений на БА пациенту может быть назначен общий анализ крови. Он покажет повышение уровня эозинофилов — клеток, связанных с аллергическими реакциями. Такой признак характерен для аллергической формы астмы.
Также может наблюдаться увеличение уровня иммуноглобулина Е (IgE) в крови, что указывает на активность аллергического процесса. Для уточнения специфических аллергенов проводятся аллергологические тесты (определение специфических IgE к различным аллергенам: пыльца, пыль, шерсть животных и др.) или кожные пробы.
Анализ мокроты — помогает выявить характерные для астмы изменения. Сюда относится наличие эозинофилов, спиралей Куршмана и кристаллов Шарко-Лейдена. Эти элементы свидетельствуют о воспалительном процессе в бронхах.
В некоторых случаях может быть проведен бактериологический анализ мокроты для исключения бактериальной инфекции.
Особенности лечения бронхиальной астмы
Медикаментозное лечение БА делится на две основные группы: препараты для купирования проявлений болезни и базисная терапия (длительный контроль заболевания).
Лекарства для экстренной помощи: ксантины, β2-адреномиметики длительного и короткого действия, антихолинергические препараты.
В рамках базисной терапии применяют следующие медикаменты:
- ингаляторы с глюкокортикостероидами (ИГКС) — составляют основу терапии при астме. Они эффективно подавляют воспаление в бронхах, уменьшают частоту обострений и улучшают контроль над симптомами.
- антилейкотриеновые препараты — блокируют действие лейкотриенов (веществ, вызывающих воспаление и бронхоспазм). Эта группа препаратов особенно полезна при аллергической форме болезни и приступах, вызванных физической нагрузкой.
- моноклональные антитела — используются при тяжелой астме, когда стандартная терапия недостаточно эффективна. Они воздействуют на специфические звенья иммунной системы. Эти препараты назначаются только после тщательного обследования.
- кромоны — ранее широко использовались для лечения астмы в легкой форме. Однако в настоящее время их применение ограничено из-за меньшей эффективности по сравнению с ИГКС. Они могут быть назначены в отдельных случаях. Например, при непереносимости других препаратов.
Важно! Любые назначения должен давать только лечащий врач после тщательной диагностики и постановки диагноза. Терапия для БА может иметь свои особенности в зависимости от степени тяжести, частоты симптомов, состояния здоровья пациента и многих других факторов. Здесь нет универсальной схемы. Самолечение недопустимо.
К немедикаментозным способам лечения бронхиальной астмы можно отнести:
- избегание контакта с аллергенами и раздражителями,
- выполнение специальной дыхательной гимнастики (например, дыхание по Бутейко),
- АСИТ (постепенное введение малых доз аллергена помогает снизить чувствительность организма к нему).
Прогноз и профилактика развития БА
У детей БА обычно протекает легко. При этом у многих симптомы уменьшаются или полностью исчезают в подростковом возрасте. Но ряд нарушений все же может сохраниться: гиперреактивность бронхов, проблемы в иммунном статусе.
Прогноз и характер болезни, развившейся во взрослом возрасте, более предсказуем. Тяжесть заболевания во многом зависит от его формы. Например, БА аллергического характера протекает легче.
В целом, бронхиальную астму можно охарактеризовать, как медленно прогрессирующее заболевание. Своевременное адекватное лечение может полностью купировать симптомы, но не устранит причину развития болезни.
Профилактические мероприятия при БА можно разделить на: первичные и вторичные.
Цель первичной профилактики — предотвратить развитие астмы у людей из группы риска (например, с наследственной предрасположенностью или аллергическими заболеваниями). Включает в себя:
- исключение контакта с аллергенами во время беременности,
- грудное вскармливание (есть мнение, что ГВ в первые 6 месяцев жизни снижает риск развития аллергических заболеваний, включая астму),
- отказ от курения во время беременности и после рождения ребенка.
Вторичная профилактика необходима для предотвращения обострений и прогрессирования заболевания у пациентов с уже диагностированной астмой. Необходимые меры:
- применение базисной терапии строго по назначенной схеме,
- избегание триггеров (потенциальных аллергенов),
- регулярное посещение врача для оценки состояния и корректировки лечения.
Бронхиальная астма — это серьезное заболевание, но при правильном подходе его можно успешно контролировать. Если вы заметили у себя первые признаки не игнорируйте их. Обратитесь к врачу-пульмонологу или аллергологу, который проведет необходимые обследования и подберет индивидуальную схему терапии.
Настоящая статья носит исключительно информационный характер. Диагностика и лечение БА должны выполняться под строгим наблюдением врача.
0 Комментариев